В Центре пациенту выполнили двухэтапное хирургическое вмешательство по удалению аневризмы подключичной артерии с переходом на подмышечную и плечевую артерии и аневризмы внутренней грудной артерии. До этого подобные случаи в отечественной медицинской практике не встречались, в мировой литературе − не более 400 описаний лечения такой редкой патологии.
В Центр хирургии имени А.В. Вишневского пациент 25 лет поступил с жалобами на боли и пульсирующее образование в левой подключичной области. Образование было выявлено у пациента в 17 лет. Тогда же была диагностирована аневризма левой подключичной артерии диаметром около 5 см.
Аневризма подключичной артерии (АПА) − редкое и опасное заболевание периферических сосудов, которое потенциально может привести к тромбозу, дистальной эмболии, компрессии окружающих органов и тканей, разрыву, вплоть до потери конечности и/или летальному исходу. Аневризмой следует считать увеличение диаметра артерии более чем на 50% от нормального размера, вследствие растяжения и/или истончения сосудистой стенки.
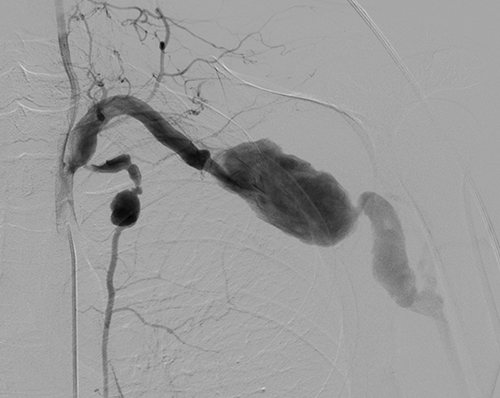
В декабре 2021 года пациент отметил боль в левой верхней конечности и изменение цвета кожных покровов. Он обратился за медицинской помощью по месту жительства и после телемедицинской консультации с НМИЦ хирургии А.В. Вишневского приехал в Центр для проведения дополнительных обследований и определения тактики оперативного вмешательства. Обследования выявили у пациента сразу четыре аневризмы: аневризму левой подключичной артерии размером до 52 мм на протяжении 46 мм, левой подмышечной артерии с переходом на левую плечевую артерию, и самая «неожиданная находка» − это две аневризмы левой внутренней грудной артерии.
Следует подчеркнуть, что аневризмы подключичной артерии представляют собой особенно редкую форму аневризм периферических артерий. Согласно Vierhout et al, обзор 2010 года, в мировой литературе опубликовано не более 400 сообщений по данной теме. Dent and al в систематическом обзоре локализаций атеросклеротических аневризм отмечает, что из 1488 исследованных пациентов только у двух больных выявлены аневризмы подключичных артерий (0.13%).
После обнаружения у пациента столь редкой комбинации его случай был вынесен на обсуждение консилиума сердечно-сосудистой команды Центра. Планировалось несколько этапов вмешательств, и важно было правильно определить их очередность.
«В Центре хирургии имени А.В. Вишневского обсуждение пациентов с заболеваниями сердца и сосудов на консилиуме – обязательный этап. Мультидисциплинарный подход помогает разработать алгоритм действий и скоординировать работу всей команды высококлассных специалистов Центра. В данном случае на консилиуме было решено выполнить первым этапом эмболизацию левой внутренней грудной артерии. Поскольку это все-таки внутренняя грудная артерия, размер аневризмы был до 3 см, то есть высокий риск разрыва, а это разрыв практически в плевральную полость с неминуемой гибелью пациента. В апреле текущего года пациенту была выполнена эмболизация и закрытие аневризмы внутренней грудной артерии слева», − рассказал заведующий отделением сосудистой хирургии НМИЦ имени А.В. Вишневского, врач-сердечно-сосудистый хирург, д.м.н. Андрей Валерьевич Чупин.
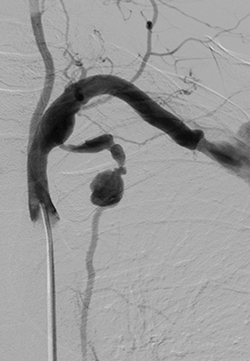
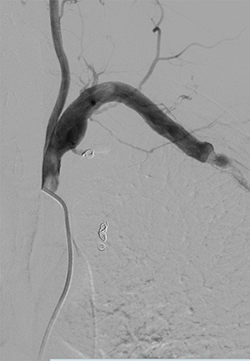
Через два месяца пациент поступил в Центр на второй этап. Следующим шагом планировалась резекция аневризмы левой подключичной артерии. Пациенту было выполнено подключично-плечевое протезирование протезом Jotec 7mm, саму аневризму не вскрывали, она была «выключена» за счет полной перевязки.
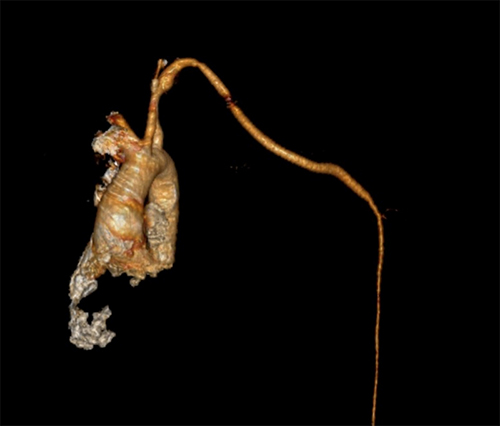
Фото: Контрольная КТ артерий верхней конечности с 3D реконструкцией после оперативного вмешательства
Пациент выписан на седьмые сутки после хирургического вмешательства.
Операционная бригада:
- Рентгенэндоваскулярный хирург: А.Б. Варава
- Сосудистый хирург: А.В. Чупин
- Ассистенты: В.Н. Гонтаренко; П.А. Ходжибоев
- Анестезиолог: А.В. Кожанова
- Операционная сестра: А.А. Козырицкая